Tulkojums: Ukhanov M.M.
Sākotnējais avots: J Dentistry Today, 15. sējums, 8. nr., 1996. gada augusts
Mutes gļotādas slimību diagnostika, izmantojot vaigu iekšējo virsmu
Lielākajai daļai zobārstniecības pacientu ir vaigi. Vaigiem ir funkcionālas, anatomiskas un sociālā nozīme. Funkcionāli tie, kuriem ir vaigi, tos izmanto, lai maltītes laikā turētu pārtiku un šķidrumu, lai palīdzētu radīt runas skaņas un nodrošinātu mitrināšanu. mutes dobums, kā arī izmanto kā sūkšanas membrānu. Anatomiskie vaigi sastāv no vaiga muskuļiem, kas pārklāti ar ārpusēādu un gļotādu no iekšējās virsmas. Šajos slāņos ir daudz mazu siekalu dziedzeri, tauku dziedzeri, neirovaskulāras struktūras, vaiga tauku spilventiņi un atveras galvenā siekalu dziedzera kanāls. Sociāli var teikt, ka augstprātīgam cilvēkam ir “lieli vaigi” ( vārdu spēle: vaigu nekaunība sarunvalodā, apm. tulkotājs).Šajā rakstā ir apskatīti vairāki izplatīti labdabīgi bojājumi, kas rodas uz intraorālās un vaiga virsmas. Vaigi ir arī potenciāla intraorāla ļaundabīga audzēja vieta. Piedāvātā materiāla mērķis ir palielināt zobārstu un zobu higiēnistu informētību par izvēlētu vaigu labdabīgu, pirmsvēža un vēža bojājumu izpausmēm. Ķīmiski apdegumi
| Rīsi. 1. Ķīmiskais apdegums |
| Rīsi. 2. Tabakas traips. |
| Rīsi. 3. Tabakas traips. |
Lielākā daļa fibroīdu ir dažus milimetrus lielas, bet var kļūt diezgan lielas ( 10. att). Tie var būt atsevišķi vai parādīties kā bojājumu grupa. Fibromas var ķirurģiski izņemt un nodot histoloģiskai izmeklēšanai. Parasti bojājumi neatkārtojas, ja kairinājuma cēlonis ir novērsts un bojājums ir pilnībā izgriezts. HemangiomaŠie sarūkošie mezgliņi palpācijas laikā var kļūt bāli, jo īslaicīgi tiek traucēta asins plūsma skartajā zonā. Hemangiomas var izņemt ķirurģiski un nodot histoloģiskai izmeklēšanai, īpaši, ja tās ir lielas vai to atrašanās vieta rada funkcionālas problēmas ( 12. att). Hemangiomas atkārtošanās ir iespējama un ir atkarīga no bojājuma konfigurācijas un noņemšanas pilnīguma.
Šie bojājumi parasti ir pašierobežojoši, pašizdziedinoši, un tiem reti nepieciešama ārstēšana. Šajā rakstā ir aprakstīti vairāki vaigu gļotādas bojājumi, kas parasti sastopami zobārstniecībā. Tā kā vaigi ir potenciāla agresīva mutes ļaundabīgo audzēju vieta, visi bojājumi ir jāpārbauda ar aizdomām, līdz tiek noteikta galīgā diagnoze. Nevajadzētu bezrūpīgi aizmirst arī tādus bojājumus kā ķērpju planus, jo vēža audzējs var rasties vai jau pastāv, vismaz saistībā ar lichenoid displāziju vai ķērpju planus bojājumiem. Jāuzsver, ka ar vizuālu pārbaudi nepietiek, lai noteiktu diagnozi un/vai izstrādātu ķērpju planusa vai lichenoid displāzijas ārstēšanas plānu. Zobārsti un zobu higiēnisti ir vienīgie un savā jomā kvalificētākie, kas var atklāt vaigu bojājumus agrīnā, ārstējamā stadijā. Katrā zobārsta apmeklējumā jāiekļauj "vaigu pārbaude". 1. Silverman, Sol, Jr. Mutes vēzis, trešais izdevums. Amerikas vēža biedrība. 1990. P. 10. 2. Mashburg, A., Samit, A. “Asimptomātisku mutes un mutes dobuma un rīkles plakanšūnu vēža agrīna diagnostika”. CA: Klīnicistu žurnāls. Vol. 45, Nr.6., lpp. 328–51. 3. Veigands, D.A., Zeiglers, T.R. Plānais ķērpis. Jordenā R.E. (Redaktors) "Ādas imunoloģiskās slimības". Norwalk: Appleton and Lange, 1991, pp. 623–629. 4. Holmstrup, P. "Citņa par plakanā ķērpja pirmsvēža potenciālu ir beigusies." OralSurg, OralMed, OralPath, 1992. 73:704 - 706. 5. Eisenberg, E. "Clinicopathological Patterns of Oral Lichoid Lesions." Mutes un sejas un žokļu ķirurģijas klīnikas Ziemeļamerikā. Augusts 1994. Vol.6
Mutes gļotāda ir sarežģīta polimorfa sistēma, kas sastāv no dažādiem audiem, kas veic sarežģītas funkcijas. Mutes dobuma gļotāda nav vienāda visā apgabalā. Tātad, tas var būt keratinizējošs un nekeratinizējošs, lokans un nekustīgs. Keratinizējošā gļotāda aptver vietas, kas ir pakļautas spiedienam, ja tās tiek pakļautas košļājamās slodzes iedarbībai; tas ir sava veida adaptācijas mehānisms. Šādas vietas mutes dobumā ir smaganas un cietās aukslējas. Atlikušās vietas nav tik daudz pakļautas stresam un traumām, un tāpēc tām nav nepieciešama spēcīga reģenerācija. Vēl viens kritērijs, pēc kura notiek mutes gļotādas sadalījums, ir atbilstība, tas ir, gļotādas spēja savākties krokās. Šo spēju nosaka vaļīga submukozāla slāņa klātbūtne. Tas ir visspēcīgākais mutes apakšā un īpaši uz vaigiem. Tāpēc vaigu gļotāda, pateicoties mobilitātei, bieži kļūst par dažādu patoloģiju veidu lokalizācijas vietu, no kurām dažas var būt bīstamas.
Vaigu struktūra
Daudzi cilvēki nedomā par to, ka vaigi pilda svarīgu funkciju. Papildus estētiskajai nozīmei un līdzdalībai artikulācijā tie arī nodrošina vissvarīgākā funkcija- košļāt pārtiku. Vaigus veido muskuļi, galvenokārt košļājamie muskuļi. Tas ir diezgan spēcīgs skeleta muskuļu saišķis, kas, saraujoties, iedarbina sarežģīto temporomandibulārā aparāta kompleksu un gremošanas sistēma vispār. Vaiga ārpuse ir pārklāta ar ādu, bet iekšpuse ir pārklāta ar gļotādu.
![]()
Izprast veidošanās mehānismus patoloģiskie procesi mutes dobumā, jo īpaši uz vaigiem, ir nepieciešams priekšstats par gļotādas struktūru. Vaiga gļotāda sastāv no vairākiem slāņiem:
- epitēlijs ir virsmas slānis. Šis slānis sastāv no vairākiem slāņiem, no kuriem iekšējais ir kambijas slānis, kas ir cilmes šūnu avots, kuras, diferencējoties, piedalās reģenerācijā;
- Gļotādas lamina propria ir audu daļa, kas baro visu biezumu, šeit atrodas nervu un asins audi;
- zemgļotāda, kas nodrošina kustīgumu un gļotādas spēju savākties krokās, satur nervus un asinsvadus;
- gļotādas muskuļu slānis, ko attēlo 2 slāņi - gareniskais un apļveida, kas, saraujoties, ir iesaistīts pārtikas košļāšanā un smalcināšanā.
Arī visa vaigu gļotāda ir sadalīta 3 daļās:
- augšžokļa - nodaļas daļa, kas atrodas blakus augšējai žoklim;
- apakšžokļa – blakus apakšžoklim;
- starpposms - atrodas gar zobu aizvēršanas līniju, kalpo kā vieta patoloģisku veidojumu lokalizācijai.
Asins tulznas

Vaigi, to vitālās nozīmes dēļ, ir labi aizsargāti, tā tas notika evolucionāri. Tāpēc vaigu muskuļi un gļotādas audi ir labi inervēti un bagātīgi vaskularizēti, tas ir, apgādāti ar asinīm. Taču gadās arī tā, ka šis šķietami noderīgais process kļūst par problēmu. Daudzi cilvēki saskaras ar faktu, ka mutē uz vaiga gļotādas parādās asins bumba. Bieži vien šāda veidošanās neparedz neko bīstamu. Asins burbulis, kas veidojas mutē uz vaiga, ir tikai rezultāts mehānisks ievainojums. Visticamāk, vaigu zonu sakoduši zobi, ēdot vai runājot. Tā kā mutes dobums ir sarežģīta bioloģiskā sistēma, kurā dzīvo milzīgs skaits mikroorganismu, ir dabiski, ka tad, kad rodas šāda mikrotrauma, tā tiek piesārņota ar dažāda veida patogēniem. Rezultātā tiek aktivizēta vesela ķermeņa reakciju kaskāde:
- jo patogēns ir sveša viela iekšējais slānis uz vaiga uzreiz tiek aktivizēta imūnsistēma. Leikocīti, monocīti un makrofāgi ātri nonāk infekcijas vietā, uztver patogēnu un iznīcina to, un bieži vien paši mirst;
- sakarā ar patogēno mikrofloru absorbējušo imūno šūnu nāvi, to iekšējais saturs tiek izlaists vidi. Šīs bioloģiski aktīvās vielas ir ķīmijakses faktori, tas ir, tās signalizē citām šūnām, kā rezultātā iekaisuma zonā izdalās tādas vielas kā histamīns, serotonīns, bradikinīns - iekaisuma mediatori;
- iekaisuma mediatori izraisa spazmu asinsrites sistēma, izraisot asinsrites traucējumus; un pēc kāda laika trauki atslābinās, un visas asinis, kas uzkrājušās sašaurināšanās vietā, nekavējoties ieplūst iekaisuma avotā. Kopš tādiem asinis plūst lielā ātrumā un zem spiediena veidojas gļotādas atslāņošanās - burbulis - un mutē parādās asins bumba.
Tādējādi asins tulznas, kas veidojas mutē, ir tikai daļa no organisma aizsargmehānisma, kas veidojies gadsimtu gaitā. Kad parādās šāda patoloģija, jums nevajadzētu pārāk panikas. Regulāri asins tulznas pārkārtojas paši no sevis 3-4 dienu laikā. Bet, ja asins burbulis nedēļas laikā nesabojājas, konsultējieties ar zobārstu, lai izslēgtu nevēlamu jaunveidojumu diagnozi. Ārsts izrakstīs ne tikai pretsāpju līdzekli (jo dažkārt audzēju parādīšanos uz gļotādas sāpīgas sajūtas), bet arī paņems epitēlija paraugu histoloģiskai analīzei.
Ārstēšana

Nav nepieciešams ārstēt asins tulznas, kas veidojas uz vaiga gļotādas. Bet, ja tie jums ļoti traucē, tad jūs varat caurdurt šādas tulznas. Labāk neveikt šādas punkcijas patstāvīgi, it īpaši, ja neesat pārliecināts par diagnozi, lai nekaitētu sev. Papildus punkcijām jūs varat izskalot muti ar antiseptiskiem šķīdumiem - piemēram, hlorheksidīnu, furatsilīnu; varat izmantot kumelīšu zāļu vai ozola mizas novārījumus - šie šķīdumi atvieglos vietējās iekaisuma pazīmes. Papildus tam visam tiek uzskatīts, ka šādu asins pūslīšu attīstība notiek asinsvadu vājuma un trausluma dēļ. Sienu stiprināšanai iekšā var lietot B vitamīnus, vitamīnus A, E, K, C. Nenāks par ļaunu stimulēt un uzturēt imūnsistēma, īpaši starpsezonā, kad tiek samazināta organisma piegāde ar mikro- un makroelementiem. Šādiem nolūkiem lieliski piemēroti kompleksie multivitamīnu preparāti, kas jau satur visu. nepieciešamās vielas nepieciešamajos daudzumos.
Amalgamas pigmentācija (pelēcīgi melni plankumi uz vaiga gļotādas blakus zoba aizpildītajai zonai). Tas rodas nejaušas gļotādas un materiāla, no kura tiek izgatavots pildījums (amalgama) saskares rezultātā.
Smēķētāju melanoze.
Hemohromatoze (zilganpelēka pigmentācija cietās aukslējas un mazāk izteikta smaganu pigmentācija, kas sastopama 15-25% pacientu ar hemohromatozi).
Ļaundabīga melanoma(pigmentēts veidojums ar robainām malām, bieži taustāms un čūlains).
Adisona slimība.
Melanoplakia (tulkojumā no grieķu valodas kā “melni punkti”). Izskatās pēc viena vai vairākiem vecuma plankumiem uz vaiga gļotādas. Tas parasti notiek veseliem Negroid rases pārstāvjiem, un tam nav lielas klīniskas nozīmes.
2. Kas ir Peutz-Jeghers sindroms?
Peutz-Jeghers sindroms ir nosaukts holandieša Džona Peica un amerikāņa Harolda Džegera vārdā. Sindroms tiek mantots pēc autosomāli dominējoša mehānisma, un to raksturo pigmentētu hamartomatozu polipu parādīšanās zarnās. Tajā pašā laikā mutes gļotādas (un dažreiz arī tūpļa) krustojumā ādā parādās vairākas melanīna nogulsnes.
Pigmentēti plankumi (diametrs 1-5 mm) parādās neilgi pēc piedzimšanas vai ļoti agrā bērnībā un var parādīties arī uz lūpām, mutes gļotādām, kā arī uz roku un kāju pirkstu muguras. Ar vecumu izsitumi periorālajā zonā pamazām izzūd, un uz roku un kāju pirkstiem, kā arī uz mutes gļotādas tie kļūst izteiktāki. Peutz-Jeghers sindromam ir nedaudz palielināts attīstības risks ļaundabīgi audzēji kuņģa-zarnu trakta, lai gan ne tik spēcīga kā Gārdnera sindroma gadījumā.
3. Kas ir smēķētāja melanoze?
Tā ir labdabīga lokāla pigmentācija vairāku, neregulāra forma, plakani, brūngani plankumi, kuru diametrs ir mazāks par 1 cm, kas galvenokārt atrodas uz augšējā (un apakšējā) žokļa, smaganu priekšējās daļas, kas atrodas blakus lūpai, vaiga gļotādā, mutes dobumā un mīkstajās aukslējās.
Smēķētāja melanoze nozīmē ilgstoša smēķēšana cigaretes, tāpēc tas sastopams tikai cilvēkiem, kas vecāki par trīsdesmit gadiem. Melanozes cēlonis nav lokāla gļotādas iekrāsošanās ar tabaku, bet gan labdabīga melanocītu funkcijas aktivizēšanās.
Tā kā melanocītu darbību stimulē estrogēni un progesterons, smēķētāju melanoze biežāk rodas sievietēm. Bieži vien tas ir saistīts ar zobu un pirkstu dzeltenās krāsas maiņu, kā arī palielinātu mutes vēža risku. Uzvedība diferenciāldiagnoze ar fizioloģisku pigmentāciju (bieži sastopama tumšādainiem pacientiem), Peutz-Jeghers sindromu, Adisona slimību un melanomu.
4. Aprakstiet Adisona slimības ādu un gļotādas. Kas ir Addison?
Āda un gļotādas ir hiperpigmentētas. Neliels skaits izkaisītu melno (melanocītu) punktu var parādīties arī uz vaigu gļotādas (kā arī uz lūpām, mēles un smaganām).
Šī slimība tika nosaukta pēc Tomasa Adisona (1793-1860), Braita un Hodžkina laikabiedra. Addisons dzimis Ņūkāslā un izglītojies Edinburgā, mācīja un praktizēja Gaja slimnīcā Londonā, kur ieguva izcila skolotāja un asprātīga klīnicista reputāciju.
Tomēr viņa kautrība, intravertais raksturs un pārmērīga paļaušanās uz diagnozi, nevis ārstēšanu, slikti atspoguļoja viņa popularitāti. Pat viņa darbs par primāro virsnieru mazspēju (publicēts Londonā 1855. gadā) tika uztverts vairāk kā izdomājums. Addisons, kuru novājināja atkārtoti depresijas lēkmes, nomira 67 gadu vecumā.
5. Kā atšķirt Peica-Jeghers sindromu no vienkāršiem vasaras raibumiem?
Peutz-Jeghers sindroma gadījumā pigmenta plankumi ir izteiktāki uz lūpām nekā uz apkārtējās ādas, un tie ir arī uz vaiga gļotādas. Tas nav raksturīgi vienkāršiem vasaras raibumiem.
6. Nosauciet biežākos sarkano punktu parādīšanās cēloņus uz mutes gļotādas.
Piogēna granuloma.
Migrējošā eritēma.
Petehijas uz aukslējām.
Kapoši sarkoma.

7. Kā izskatās piogēna granuloma?
Parasti parādās kā mazs, sarkans, labi norobežots mezgliņš, ko veido bagātīgi vaskularizēti granulācijas audi. Piogēnā granuloma atrodas uz vaiga gļotādas un bieži čūlas. Histoloģiski tas atgādina kapilāru hemangiomu.
8. Aprakstiet erythema migrans.
Raksturīgi vairāki, plakani, sarkani, neregulāri plankumi ar paaugstinātu baltu malu. Parasti atrodas uz vaiga gļotādas, mēles ventrālās virsmas un smaganām. Migrējošā eritēma bieži ir saistīta ar ģeogrāfiskā valoda, ko sauc arī par mēles eritēmu migrans, labdabīgu migrējošo glossītu, ģeogrāfisko mēli.
9. Kas ir petehijas uz aukslējām?
Tie ir mutes gļotādas bojājumi, kas izkaisīti gar cieto un mīksto aukslēju robežu. Petehijas ir ļoti aizdomīgas attiecībā uz infekciozo mononukleozi, lai gan tās nav absolūti patognomoniskas. Parādās 2/3 pacientu ar mononukleozi līdz slimības pirmās nedēļas beigām.
10. Aprakstiet Kapoši mutes dobuma sarkomu.
Tas parādās kā pacelti vai plakani purpursarkani veidojumi. HIV infekcijas laikā tie bieži parādās uz aukslējām. Tomēr šī nav (klasiskā) slimības forma, kas skar gados vecākus Vidusjūras piekrastes iedzīvotājus, kuriem nav novājināta imunitāte.
Veselam cilvēkam parasti ir rozā, spīdīga un mitra mēle bez bieza pārklājuma, plankumiem vai punktiem. Jebkuras novirzes signalizē par patoloģiskiem procesiem organismā, un tās var būt saistītas gan ar mutes dobuma un zobu slimībām, gan ar iekšējo sistēmu un orgānu disfunkciju.
Šajā rakstā mēs aplūkosim melno plankumu cēloņus uz mēles cilvēkiem, kā arī metodes to efektīvai ārstēšanai.
Melni plankumi uz mēles
Tātad ne velti pieaugušajiem un bērniem mēle kļūst melna.
Ja ar nelielām saslimšanām (disbakterioze, saindēšanās ar ēdienu, nazofarneksa un orofarneksa slimības), tad aptumšotā gļotāda liecina par specifiskiem procesiem, kuru ārstēšanu var nodrošināt tikai augsti specializēts ārsts.
Gļotādas melnumam patiesībā ir daudz iemeslu.
Mēs centīsimies apsvērt katru no tiem, sākot ar infekcijas slimībām.
- Stenokardija un citi infekcijas slimības mutes dobums. Lieta tāda, ka patogēnā mikroflora aktīvi “aizņem” gļotādu, izraisot blīvas mikrobu plāksnes parādīšanos. Parasti vislielākais aplikuma blīvums tiek novērots mēles aizmugurē un saknē, un pēc nakts vai snauda. Ilgstošas atpūtas laikā siekalu dziedzeri ražo mazāk sekrēcijas, un mutes dobums izžūst. Kombinācijā ar paaugstināta temperatūraķermenis, raksturīgs iekaisis kakls, sausas gļotādas izraisa mikrobu aplikuma tumšošanu.
- Holēra. Šis nopietna slimība var izraisīt arī izskatu tumši plankumi mēles aizmugurē. Procesu pavada ķermeņa temperatūras paaugstināšanās un smaga dehidratācija. Gļotādas izžūšana un siekalu oksidēšanās atkal izraisa aplikuma tumšumu. Holēras diagnostikas procesā ārsts precīzi nosaka dehidratācijas stadiju pēc punktu skaita un krāsas.
- Vājināta imunitāte. Daudzi cilvēki piedzīvo laiku, kad ķermeņa aizsargspējas nespēj tikt galā ar tām uzticētajām funkcijām. Tas bieži notiek pēc smagas traumas, slimības, operācijas, kā arī tādu slimību gadījumā kā HIV, AIDS un citas. Uz vājas imunitātes fona tiek traucēta vielmaiņa un skābju-bāzes līdzsvars organismā, kas noved pie audu augšējo slāņu iznīcināšanas. Mēles epitēlijs sāk aktīvi atmirt, kas noved pie melnas nekrotiskas plāksnes parādīšanās mazu plankumu veidā dažādas formas un ēnā.
Šīs grupas slimības tiek ārstētas, lietojot pretiekaisuma līdzekļus, antibiotikas un imūnmodulatorus. Dažos gadījumos tiek noteiktas slimnīcas procedūras.
Melni plankumi sēnīšu infekciju dēļ

Lieto sēnīšu infekciju ārstēšanai pretsēnīšu līdzekļi(tabletes iekšķīgai lietošanai, kā arī lokāli līdzekļi krēmu, ziežu u.c. veidā).
Mēles kļūst tumšāka iekšējo orgānu un sistēmu slimību dēļ
- Aknu disfunkcija. Lielākā daļa pacientu zina, ka pastāvīga dzeltenīga pārklājuma parādīšanās uz mēles norāda uz aknu darbības traucējumiem. Šajā periodā mainās siekalu skābais sastāvs, kas izraisa dzeltenīga pārklājuma oksidēšanos. Bieža ķīmiska reakcija mutes dobumā izraisa aplikumu nomelnošanu, un, jo pigmentētāki un blīvāki tā plankumi, jo progresīvāki ir patoloģiskie procesi orgānā.
- Aizkuņģa dziedzera un kanālu disfunkcija. Ja dziedzeris nedarbojas pareizi, žults var stagnēt kanālos, kas galu galā noved pie miniatūru melnu punktu parādīšanās mēles galā un tās centrā. Turklāt pacients jūt rūgtu garšu mutē un pastāvīgi slāpst.
- Kuņģa-zarnu trakta slimības. Parasti kuņģa un zarnu kaites norāda ar blīvu dzeltenu vai balts pārklājums uz mēles, tomēr muskuļa melnā krāsa liecina arī par patoloģisku procesu klātbūtni. Sākumā uz virsmas parādās vairāki plankumi ar skaidrām malām, kas, slimībai izplatoties, apvienojas perēkļos, galu galā nokrāsojot visu virsmu. Slimību bieži pavada gremošanas traucējumi, slikta dūša, sāpes un kolikas.
- Virsnieru disfunkcija.Šīs patoloģijas gadījumā sarkanās asins šūnas sāk aktīvi sadalīties, un organismā attīstās dzelzs deficīta stāvoklis, kas noved pie tā, ka plāksne kļūst melna. Plankumi parādās galvenokārt sānos un muskuļa sakņu reģionā.
Citi iemesli
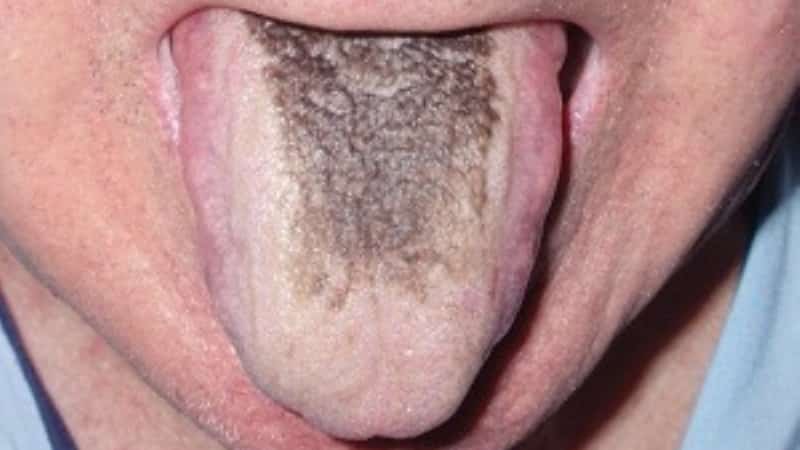
Ārstēšana šajā gadījumā būs atkarīga no specifiska slimība, tās formas (akūtas vai hroniskas), pašas mēles bojājuma stadijas un pakāpes. Parasti, kad tiek novērsts galvenais slimības cēlonis, izzūd arī fona simptomi.
Šīs patoloģijas diagnostika
Ja patoloģisku procesu ietekmē jūsu mēle ir mainījusi krāsu, tad jūs pats nevarēsit novērst slimību. Nav neviena līdzekļa, kas palīdzētu noņemt melno aplikumu vai traipus, ir tikai visaptveroša mērķtiecīga ārstēšana.
Slimības cēloņu diagnoze balstās uz asins analīzes rezultātiem. Ārsts nosaka leikocītu un eritrocītu līmeni, ESR, antivielas, bilirubīnu. Ja ir aizdomas par kuņģa-zarnu trakta slimībām, tiek izmantota koprogramma un ultraskaņa.
Gandrīz vienmēr tiek veikta baktēriju kultūra no mēles gļotādas, lai noteiktu aplikumā esošo patogēno mikroorganismu veidu. Lai identificētu iekšējo sistēmu darbības traucējumus un patoloģijas, tiek noteikti arī rentgena stari un ultraskaņa.
Ārsts veic arī obligātu vizuālo pārbaudi, nokasa aplikumu un nosaka, cik ātri tas atkal veidojas, vai gļotāda maina krāsu utt.

Patoloģija bērniem
Mēs uzzinājām, kas tas ir melns punkts uz mēles un kādi iemesli var veicināt tā parādīšanos. Bet pie kādiem speciālistiem vērsties, ja pats esi konstatējis muskuļu virsmas struktūras un krāsas izmaiņas?
Ja krāsa saglabājas vairākas dienas, mainās intensitāte vai parādās punktiņi vai plankumi, tad pierakstieties pie zobārsta, lai izslēgtu glosītu un citas zobu patoloģijas.
Ja procesu pavada citi simptomi, sazinieties ar savu vietējo ārstu, kurš var jūs nosūtīt pie augstāk specializētiem ārstiem - LOR speciālista, infektologa, imunologa, gastroenterologa vai toksikologa.
Dažreiz mēles melnā virsma ir nepareiza uztura sekas vai slikti ieradumi, bet citos gadījumos tas var signalizēt par nopietnām patoloģijām organismā. Būtu lietderīgi rīkoties un pierakstīties pie ārsta, lai novērstu slimības attīstību, tās pāreju uz hroniska forma un komplikāciju parādīšanās iekšējās sistēmās.