- Плаксейчук Ю.А.
- Салихов Р.З.
- Соловьев В.В.
Ключевые слова
АСЕПТИЧЕСКИЙ НЕКРОЗ / ОСТЕОНЕКРОЗ ТАРАННОЙ КОСТИ / АРТРОДЕЗ ГОЛЕНОСТОПНОГО И ПОДТАРАННОГО СУСТАВОВАннотация научной статьи по медицине и здравоохранению, автор научной работы - Плаксейчук Ю. А., Салихов Р. З., Соловьев В. В.
Авторы наблюдали 28 пациентов с асептическим некрозом таранной кости. У 5 пациентов с переломом таранной кости аваскулярный некроз был выявлен на ранней стадии, проведено консервативное лечение с полным восстановлением. 23 пациентам понадобилось оперативное вмешательство: двухсуставный артродез. Среди оперированных больных сращение достигнуто у 22 пациентов (95,6%). Клинический результат был отличным у 6 больных (26,1%), хорошим у 12 пациентов (52,2%), удовлетворительным у 3 пациентов (13%) и плохим у 2 пациентов (8,7%). Осложнения были у 4 пациентов. Предложен новый способ двухсуставного артродеза надтаранного и подтаранного сустава с костной пластикой за счет остеотомированной малоберцовой кости с компрессией в аппарате Илизарова. По предложенному способу прооперировано 15 больных.
Похожие темы научных работ по медицине и здравоохранению, автор научной работы - Плаксейчук Ю.А., Салихов Р.З., Соловьев В.В.,
-
Хирургическое лечение больных с артрозом голеностопного сустава
2012 / Плаксейчук Юрий Антонович, Салихов Рамиль Заудатович, Соловьёв Владислав Всеволодович -
Остеонекроз головки бедренной кости после травматического вывиха, полученного в результате дорожно-транспортного происшествия
2011 / Лебедев Виктор Федорович, Виноградов Валентин Георгиевич, Редков Сергей Николаевич, Сонголов Геннадий Игнатьевич, Галеева Ольга Павловна, Дмитриева Людмила Аркадьевна, Андаева Татьяна Михайловна, Федорец Сергей Степанович -
Внешняя фиксация переломов таранной кости
2012 / Павлишен Ю. И. -
Чрескостный остеосинтез в лечении сложных переломов таранной кости
2011 / Климовицкий В. Г., Антонов А. А., Лавриненко О. В., Черныш В. Ю., Лобко А. Я. -
Роль остеосцинтиграфии и рентгенографии у пациентов с остеонекрозом при эндопротезировании коленных суставов
2016 / Король П.А., Ткаченко М.Н., Бондар В.К.
Текст научной работы на тему «Современные методы лечения аваскулярного некроза таранной кости и их результаты»
Ю.А. ПЛАКСЕЙЧУК, Р.З. САЛИХОВ, В.В. СОЛОВЬЕВ УДК 616-718-71
Республиканская клиническая больница Министерства здравоохранения Республики Татарстан
Современные методы лечения аваскулярного некроза таранной кости и их результаты
I Салихов Рамиль Заудатович
врач, травматолог-ортопед отделения ортопедии, научный сотрудник
420140, г. Казань, ул. Ноксинский Спуск, д. 26, кв. 194, тел. 8-917-286-40-34, е-таН; [email protected]
Авторы наблюдали 28 пациентов с асептическим некрозом таранной кости. У 5 пациентов с переломом таранной кости аваскулярный некроз был выявлен на ранней стадии, проведено консервативное лечение с полным восстановлением. 23 пациентам понадобилось оперативное вмешательство: двухсуставный артродез. Среди оперированных больных сращение достигнуто у 22 пациентов (95,6%). Клинический результат был отличным у 6 больных (26,1%), хорошим у 12 пациентов (52,2%), удовлетворительным у 3 пациентов (13%) и плохим у 2 пациентов (8,7%). Осложнения были у 4 пациентов. Предложен новый способ двухсуставного артродеза надтаранного и подтаранного сустава с костной пластикой за счет остеотомированной малоберцовой кости с компрессией в аппарате Илизарова. По предложенному способу прооперировано 15 больных.
Ключевые слова: асептический некроз, остеонекроз таранной кости, артродез голеностопного и подтаранного суставов.
J.A. PLAKSEYCHUK, R.Z. SALIKHOV, V.V. SOLOVYEV
Republican Clinical Hospital of Ministry of Health Care of the Republic of Tatarstan
Modern methods of treatment of avascular necrosis of the talus and their results
The authors observed 28 patients with aseptic necrosis of the talus. In 5 patients with a fracture of the talus avascular necrosis was identified at an early stage, conservative treatment is carried out with full recovery. 23 patients needed surgery: biarticular arthrodesis. Among the operated patients achieved fusion in 22 patients (95.6%). The clinical outcome was excellent in 6 patients (26.1%), good in 12 patients (52.2%), satisfactory in 3 patients (13%) and poor in 2 patients (8.7%). Complications were 4 patients. A new method of biarticular arthrodesis of overtalus and subtalus joint with bone plastic for account of osteotomic fibula with compression in the Ilizarov apparatus was proposed. According to the proposed method 15 patients underwent surgery.
Keywords: aseptic necrosis, osteonecrosis of the talus, ankle arthrodesis and subtalar joints.
Таранная кость - вторая по размерам кость предплюсны и имеет уникальную канальную структуру для распределения веса тела. Приблизительно 60% поверхности ее покрыто хрящом и ни одна мышца или сухожилие не прикрепляются к ней. Следовательно, только ограниченная область проницаемой кости доступна для сосудистой перфорации. Эта особенность в комбинации с малым диаметром питающих сосудов, вариацией внутрикостных анастомозов и недостатком коллатерального кровоснабжения являются предрасполагающими факторами к развитию остеонекроза таранной кости при нарушении ее кровоснабжения. Аваскулярный некроз - это гибель кости в результате ишемии. Асептический некроз таранной кости происходит при прекращении кровоснабжения в любой ча-
сти сосудистого русла, включая артерии, капилляры, синусоиды, вены. Оно может наступить в результате обструкции, компрессии, разрыва сосудов. Во всех случаях ишемический некроз кости происходит из-за недостатка обеспечения кровью, и последующего кислородного голодания. Ответ организма на остеонекроз попытка восстановления путем реоссификации, реваскуляризации и резорбции некротической кости. При наличии этих процессов аваскулярный некроз кости визуализируется рентгенологически .
Развитие аваскулярного некроза часто связано с травмой - переломом таранной кости, полным вывихом, при которых происходит повреждение питающего сосуда. Асептический некроз таранной кости, по данным разных авторов, составляет от 60 до
80% осложнений переломов таранной кости, сопровождаемых вывихами в голеностопном и подтаранном суставах. В практике встречаются случаи развития аваскулярного некроза на поздних сроках после травмы, обычно при наличии сопутствующих факторов: злоупотребление алкоголем, курение, при сосудистой патологии и избыточном весе, при приеме глюкокортикостероидов. По степени поражения асептический некроз может захватывать весь блок таранной кости или фрагмент отломка в зоне «выпадения» питающего сосуда. В зависимости от размера очага, а также от срока развития тактика лечения может меняться. Немаловажную роль при этом играет своевременное выявление асептического некроза таранной кости. В данном исследовании мы попытались обобщить вопросы диагностики и лечения аваскулярного некроза таранной кости в зависимости от стадии процесса и размера очага поражения.
Цель исследования - улучшить результаты лечения пациентов с аваскулярным некрозом таранной кости.
Материалы и методы
Проведена оценка результатов лечения 28 пациентов с асептическим некрозом таранной кости и отдаленных результатов до 5 лет. У 15 пациентов асептический некроз развился после перелома таранной кости, у 13 - на отдаленных сроках после травмы области голеностопного сустава. Интервал между травмой и появлением признаков асептического некроза таранной кости составил от 4 месяцев до 8 лет. Для анализа больных с переломом таранной кости использовали классификацию переломов таранной кости Нашк1пэ-Сапа!е: тип 1 - без смещения, тип 2 - со смещением и подвывихом в подтаранном суставе, тип 3 - с вывихом тела тарана в голеностопном суставе, тип 4 - с вывихом в голеностопном и таранно-ладьевидном суставах. У 5 пациентов асептический некроз был выявлен на ранней стадии (до развития коллапса суставной поверхности) на сроке 4-8 месяцев, подтвержденных данными РКТ у 4 больных и МРТ у 1 больного. На рентгенограммах этих больных обнаруживалась аваскуляризация фрагмента таранной кости, так как он не участвовал в декальцинации, заметной в окружающей кости. Из них 1 пациент имел 1-й тип перелома, у 4 пациентов имелся 2-й тип перелома таранной кости. Сразу после получения травмы всем им было проведено адекватное и своевременное хирургическое лечение с полным восстановлением анатомических взаимоотношений. Проведенное консервативное лечение (длительная разгрузка конечности, сосудистые препараты) позволило получить положительный результат. Последовательные рентгенограммы показали постепенную реваскуляризацию, которая происходила сначала в зоне перелома, а затем распространялась на пораженный участок. Последними реваскуляризировалась субхондральная кость и суставной хрящ голеностопного сустава. Как в голеностопном, так и в подтаранном суставах обнаруживалось сужение суставного пространства. У 10 пациентов с 3-м и 4-м типами переломов таранной кости асептический некроз развился на сроке 4 -24 месяцев, у 8 из них репозиция отломков была неполной. У 7 пациентов процесс располагался в куполе таранной кости, у 3 пациентов - в задненижнем фрагменте таранной кости. Этим больным был выполнен двухсуставный артродез.
В нашей практике мы столкнулись с развитием посттрав-матического аваскулярного некроза таранной кости у 13 больных с повреждениями области голеностопного сустава без перелома таранной кости, причем на разных сроках давности травмы. У 12 из них выявлены предрасполагающие факторы: курение - у 7, злоупотребление алкоголем - у 3, сосудистая
патология - у 4, избыточный вес - у 3, прием глюкокортикостероидов - у 2 больных. Диагноз выставлен на основании клинико-рентгенологических признаков: болевой синдром в области голеностопного сустава, связанный с нагрузкой, ограничение движений в голеностопном и подтаранном суставах, коллапс купола таранной кости с артрозом голеностопного и подтаранного суставов. У 7 из них диагноз подтвержден РКТ, у 3 - МРТ. Оперативное вмешательство было выполнено 23 пациентам (10 пациентов с переломом таранной кости и 13 без него) - двухсуставный артродез (надтаранного и подтаранного суставов) в аппарате Илизарова. Оперированы без применения костной пластики 3 больных. Костный аутотрансплантат из крыла подвздошной кости был использован у 3 больных, местный трансплантат - у 17. Нами предложен способ двухсуставного артродеза надтаранного и подтаранного сустава с костной пластикой за счет остеотомированной малоберцовой кости с сохранением ее связи с мягкими тканями (Патент РФ на изобретение № 2334480 от 27.09.08). Фиксация осуществляется в аппарате внешней фиксации, что позволяет минимизировать травматизацию таранной кости, осуществлять дозированную компрессию. Нагрузку на оперированную конечность начинали с первых дней после операции. Аппарат демонтировали, как правило, через 3 месяца при достижении рентгенологических признаков консолидации. По предложенному способу прооперировано 15 больных.
Результаты
Для оценки эффективности проведенного лечения использованы рентгенологические и клинические признаки. Рентгенологические признаки включали: оценку сращения (трабекуляция через зону перелома или артродеза), механическую ось конечности, наличие артроза прилегающих суставов. Клинический результат (согласно модифицированной шкале для заднего отдела стопы Американского ортопедического общества стопы и голеностопного сустава (АОРАв)) считали отличным, если пациент не имеет никакой боли или ограничения в повседневных и иных действиях, не применяет ортез или другие вспомогательные средства при ходьбе, может пройти больше, чем шесть кварталов (порядка 1500 метров). Результат считали хорошим, если у пациента бывает умеренная боль и имеется ограничение ряда действий (ходьба по неровной поверхности, бег и т.п.), но не повседневной активности, не используется ортез или иные использовать вспомогательные средства при ходьбе, пациент может пройти больше чем шесть кварталов. Результат считали удовлетворительным, если обследуемый имеет частую умеренную боль и имеет ограничение в повседневных действиях и при активном отдыхе, нуждается в индивидуальной обуви или использовании трости и может пройти максимум 4-6 кварталов (1000-1500 метров). Результат считался плохим, если у пациента выраженный болевой синдром, который вызывает серьезное ограничение в повседневной жизни, больной нуждается в использовании ортеза, костылей, или инвалидного кресла и может пройти не более 4 кварталов (менее 1000 метров).
У всех 5 пациентов с 1-м и 2 типами переломов таранной кости после проведенного консервативного лечения получен отличный результат, хотя срок восстановления достигал порядка 2 лет. В группе оперированных больных сращение достигнуто у 22 пациентов (95,6%). Клинический результат был отличным у 6 больных (26,1%), хорошим - у 12 пациентов (52,2%), удовлетворительным - у 3 пациентов (13%) и плохим - у 2 пациентов (8,7%). У 2 пациентов сращение наступило с замедленной консолидацией. У 2 пациентов была спицевая инфекция, купированная местным лечением и приемом антибактериальных препаратов.
Обсуждение
В начальной стадии аваскулярный некроз таранной кости может быть пропущен. Со временем в результате гиперемии начинается резорбция здоровой кости, что приводит к остеопении. Некротизированная кость не может быть резорб-цирована, т.к. имеется нарушение кровоснабжения, что проявляется усилением рентгеноконтрастности по сравнению с окружающей остеопорозной костью. В этот момент асептический некроз кости подтверждается рентгенологически. Непрозрачность некротизированной кости возрастает при происходящей реоссификации и формировании новой кости вокруг некротизированных трабекул. Этот процесс лежит в основе проявления склероза при аваскулярном некрозе таранной кости. В дополнении к реоссификации вокруг некротической кости происходит реваскуляризация и резорбция. Рентгенологически это проявляется ободком вокруг зоны некроза . МРТ является наиболее чувствительным методом обнаружения остеонекроза таранной кости, особенно на ранних стадиях, хотя наличие металлоконструкций может явиться противопоказанием. Кроме того, МРТ может быть использована при подозрении на асептический некроз таранной кости с нормальной рентгенологической картиной. При РКТ также выявляются характерные признаки при остеонекрозе таранной кости, и она должна быть использована для подтверждения рентгенографии. Наше исследование подтвердило высокую значимость этих методов. Тем не менее стандартная рентгенография и внимательность врача остаются основой диагностики и наблюдения динамики ава-скулярного некроза таранной кости. При раннем выявлении асептического некроза таранной кости и отсутствии нарушений анатомических структур возможна регрессия процесса и полное восстановление, хотя для этого требуется длительное лечение. У больных с переломом таранной кости риск сосудистого нарушения и последующего остеонекроза соразмерен с величиной смещения и вывиха при этих повреждениях. По данным литературы , при 1-м типе перелома риск развития аваскулярного некроза составляет 0-15%, при 2-м - риск 20-50%, при 3-м типе перелома риск асептического некроза близок к 100%. При 4-м типе, когда происходит вывих или подвывих в голеностопном, подтаранном, таранно-ладьевидном суставах, риск остеонекроза также составляет 100%. Прогноз зависит также от своевременности и адекватности проводимого лечения, качества репозиции, наличия сопутствующих заболеваний. При развитии аваскулярного некроза на ранних сроках после травмы (до 9-12 мес.), процесс носит обратимый характер. Консервативное лечение (длительная разгрузка сустава, сосудистая терапия, физиолечение) позволяют получить хорошие результаты при условии полного восстановления анатомических взаимоотношений. По нашим данным, процесс принял обратимый характер у пациентов с 1-м и 2-м типами переломов, у больных с 3-м и 4-м типами переломов понадобился артродез. Описанные в литературе варианты хирургического лечения на ранних стадиях (до развития коллапса суставной поверхности) - остеоперфорация таранной кости , применение неваскуляризированного и васкуляризированного костных трансплантатов пока не позволяют достоверно говорить о положительных результатах из-за небольшого количества больных. При асептическом некрозе таранной кости в стадии компрессии происходит разрушение суставной поверхности. Чаще всего поражается суставная поверхность блока, а также нижней суставной поверхности таранной кости. Таранная кость теряет свою трабекулярную структуру и не может обеспечивать распределение нагрузки веса тела между голенью и стопой в процессе ходьбы. Исходом является тяжелый деформирующий артроз
надтаранного и подтаранного суставов. Методом выбора в таком случае является артродез надтаранного и подтаран-ного суставов. Ряд авторов предлагают астрагалэктомию, однако данная процедура имеет ряд существенных отрицательных сторон: она травматична, происходит укорочение конечности порядка 4 см, возникает резкая нагрузка на суставы переднего отдела стопы, что приводит впоследствии к рецидиву болевого синдрома. Мы считаем необходимым сохранение жизнеспособной части таранной кости. Основная проблема артродезирования при асептическом некрозе таранной кости - затруднение при получении костного сращения из-за резко нарушенного кровообращения таранной кости, даже при компрессионном артродезе. Предложены способы артроде-за голеностопного сустава с костной пластикой свободными трансплантатами, например, из крыла подвздошной кости [У] или из передней поверхности нижнего конца б/берцовой кости с фиксацией спицами и иммобилизацией гипсовой повязкой , или с расщеплением наружной лодыжки в сагиттальной плоскости на два фрагмента . Вышеуказанные костнопластические способы являются достаточно травматичными, не позволяют производить дополнительную компрессию, что может привести к несостоятельности артродеза. Известной проблемой артродезирования надтаранного сустава является неплотное прилегание поверхностей таранной кости к суставным поверхностям большеберцовой и малоберцовой костей после удаления суставного хряща. Особенно актуальна данная проблема становится при развитии аваскулярного некроза таранной кости, когда после удаления очага остеонекроза возникает дефицит костной массы . Предложенный нами метод лишен данных недостатков: смещение лодыжки до плотного соприкосновения с большеберцовой, таранной и пяточной костями, с перекрытием артродезируемой области голеностопного и подтаранного суставов, с сохранением связи с малоберцовой костью, за счет косой линии остеотомии, позволяет получить, после сращения единый мощный костный блок. Аппарат внешней фиксации позволяет восстановить ось конечности, осуществить продольную компрессию и раннюю нагрузку. Результаты лечения позволяют рекомендовать предложенную методику хирургического лечения у пациентов с остеонекрозом таранной кости.
У пациентов с переломом таранной кости имеется высокий риск развития аваскулярного некроза таранной кости, что требует настороженности лечащего врача. Остеонекроз таранной кости также может развиться на отдаленных сроках после травмы голеностопного сустава. Для своевременного выявления асептического некроза таранной кости требуется применение МРТ или РКТ, для контроля динамики процесса - рентгенография. При выявлении асептического некроза таранной кости на ранней стадии показано проведение консервативного лечения при условии полного восстановления анатомии таранной кости, отсутствии признаков артроза голеностопного и подтаранного суставов. При развитии асептического некроза таранной кости с импрессией суставной поверхности блока и артрозом голеностопного и подтаранного суставов показан двухсуставный артродез. Предложенная нами методика двухсуставного артродеза с помощью васкуляризированного костного трансплантата из малоберцовой кости в сочетании с продольной и боковой компрессией, достигаемой с помощью аппарата Илизарова, позволяет получить сращение без применения астрагалэктомии. Ранняя нагрузка оперированной конечности (сразу после заживления операционной раны) способствует более быстрой адаптации больного, ускоряет сращение и реабилитационный процесс.
ЛИТЕРАТУРА
1. Christman R.A., Cohen R. Osteonecrosis and osteochondrosis. In: Foot and ankle radiology. St Louis, Mo: Churchill Livingstone, 2003; 452-481.
2. Resnick D., Sweet D.E., Madewell J.E. Osteonecrosis: pathogenesis, diagnostic techniques, specific situations, and complications. In: Diagnosis of bone and joint disorders. 4th ed. Philadelphia, Pa: Saunders, 2002; 3599-3685.
3. Adelaar R.S. The treatment of complex fractures of the talus. Orthop Clin North Am 1989; 20: 691-707.
4. Mont M.A., Schon L.C., Hungerford M.W., Hungerford D.S. Avascular necrosis of the talus treated by core decompression. J Bone Joint Surg Br 1996; 78: 827-30.
5. Horst F. et al. Avascular necrosis of the talus:current treatment options. Foot Ankle Clin N Am 9 (2004): P. 757-773.
6. Hussl H., Sailer R., Daniaux H., Pechlaner S. Revascularization of a partially necrotic talus with a vascularized bone graft from the iliac crest. Arch Orthop Trauma Surg 1989; 108: 27-29.
7. Буачидзе О.Ш., Оноприенко Г.А. Артродез голеностопного сустава // Изобретательство и рационализаторство в медицине. - М., 1981. - С. 116-118.
8. Morris, H.D., Hand W. L. and Dunn A.W. The modified Blair fusion for fractures of the talus. J. Bone and Joint Surg., 53-A: 1289-1297, Oct. 1971. 53-A1289.
9. Данилова А.Е. Сравнительная оценка методов артродеза голеностопного сустава / Данилова А.Е. // В кн.: Вопросы восстановительной хирургии, травматологии, ортопедии. - Т. 9. - 1964. - С. 176.
10. Horst F. et al. Avascular necrosis of the talus: current treatment options // Foot Ankle Clin. N Am. - 2004. - № 9. - P. 757-773.
Кости, также называемый ишемический кости, является состоянием, которое возникает при нарушении васкуляризации кости. Кость, как и любая другая живая ткань, требует питания, а при прекращении циркуляции крови она отмирает. При дальнейшем прогрессировании состояния кость полностью разрушается.
Асептический чаще всего развивается в бедренной кости. Нередко также он локализуется в плечевой кости, предплечье, лодыжке и в области колен.
Большинство заболевших находятся в трудоспособном возрасте (от 20 до 50 лет). Для здоровых людей риск развития асептического невелик.
Причины асептического некроза кости:
В большинстве случаев причиной его возникновения являются полученные травмы. Возможные причины асептического кости включают в себя:
1. Вывих или перелом бедренной кости. При этом типе повреждения может нарушиться приток крови к кости, что приводит к развитию асептического . Асептический бедренной кости диагностируется более чем у 20% людей, которые получили вывих бедра.
2. Длительный прием кортикостероидов. Длительное применение этих препаратов связано с 35% всех случаев асептического кости нетравматического характера. Хотя причины этого не совсем понятны, есть исследования, указывающие на влияние кортикостероидов на повышение отложения липидов в стенке сосудов. Таким образом, просвет сосудов сужается, и приток крови к кости резко уменьшается.
3. Чрезмерное употребление алкоголя. Также, как и кортикостероиды, чрезмерное употребление алкоголя может вызвать жировые отложения в кровеносных сосудах, что приводит к дефициту притока крови к кости.
4. Тромбозы, воспаление и повреждение артерий. Все это может блокировать васкуляризацию кости.
Другие условия, связанные с нетравматическим асептическим некрозом кости, включают в себя:
1. и другие наследственные метаболические расстройства, при котором жиры накапливаются в органах в повышенном количестве.
2. Серповидноклеточная .
3. (воспаление поджелудочной железы).
4. .
5. или химиотерапия.
6. Аутоиммунные заболевания.
7. - состояние, которое возникает, когда организм подвергается внезапному снижению окружающего давления.
Симптомы асептического некроза кости:
На ранних стадиях, асептический кости обычно не вызывает симптомов, однако по мере прогрессирования заболевания возникают болезненные ощущения. Вначале пациент жалуется на боль лишь при надавливании на пораженный участок кости, в последствии боль становится постоянной. Если болезнь прогрессирует, поражается кость и окружающие ее ткани, пациент испытывает сильную боль, которая значительно затрудняет движения в суставе. Промежуток времени между первым симптомами и полным некрозом костной ткани может варьировать от нескольких месяцев до года и более.
Лечение асептического некроза кости:
Цели лечения асептического является обеспечение функции пораженного сустава, остановка дальнейшего прогрессирования костной патологии и уменьшение боли.
Результаты лечения будут зависеть от ряда факторов, в том числе:
- возраст пациента;
- стадия заболевания;
- расположение и объем костных повреждений;
- причина, вызвавшая асептический .
Если причина асептического
Асептический некроз кости – это хроническая болезнь, которая вызвана нарушением кровоснабжения костной ткани. По мере развития некроза происходит разрушение ткани. Чаще всего некроз развивается в области головки кости в месте сочленения с суставом. Страдают от недуга крупные кости. Чаще у больных развивается асептический некроз головки бедренной кости в области тазобедренного сустава, но может быть поражение головки таранной кости в области голеностопного сустава и головки плечевой кости в области плечевого сустава. Поражает заболевание и взрослых людей, и детей. У детей некроз протекает в более легкой форме, лечение болезни оказывается более эффективным. Асептический некроз могут вызвать различные факторы, но все они приводят к нарушению кровотока в мелких сосудах кости и питания клеток.
Существует народное лечение асептического некроза. Такая терапия является более безопасной и не наносит вреда здоровью. Лечение заключается в приеме лекарственных снадобий с различным действием, соблюдении диеты и здорового образа жизни.
Строение и функционирование костной ткани
 Трубчатые кости в организме человека состоят из тела и головки. Между головкой и телом кости находится суженый участок – шейка, на которой расположены костные выступы для прикрепления сухожилий. Головка – это окончание кости, которое сочленяется с суставом. Головки кости покрыта суставной поверхностью, которая обеспечивает скольжение в суставной впадине.
Трубчатые кости в организме человека состоят из тела и головки. Между головкой и телом кости находится суженый участок – шейка, на которой расположены костные выступы для прикрепления сухожилий. Головка – это окончание кости, которое сочленяется с суставом. Головки кости покрыта суставной поверхностью, которая обеспечивает скольжение в суставной впадине.
Сама костная ткань состоит из нескольких типов клеток: остеобласты и остеоциты образуют межклеточное вещество и формируют структуру кости, остеокласты разрушают это вещество. Таким образом, костная ткань постоянно обновляется. В норме деятельность тех и других клеток сбалансирована, однако с возрастом или при развитии различных заболеваний процессы разрушения преобладают над процессами синтеза, и происходит медленное разрушение костной ткани.
Кость имеет ячеистую структуру и состоит из отдельных остеонов. Остеон представляет собой группу костных пластинок, симметрично окружающих центральный канал, в котором проходят кровеносные сосуды и нервные волокна. Остеоны образуют перекладины, располагающиеся продольно направлению, на которое приходится максимальная нагрузка на кость. Это обеспечивает ее прочность и упругость.
Костная ткань лежит слоями. Выделяют:
- Губчатое вещество – внутренняя структура кости. Костные перекладины лежат рыхло.
- Компактное вещество – средний слой. Перекладины уложены плотно.
- Надкостница – наружный слой.
Развитие болезни
Чаще всего страдает бедренная кость, но может развиваться и асептический некроз таранной кости, плечевой кости и других. Заболевания локализуется возле крупных суставов: тазобедренного, голеностопного, коленного, плечевого.
У большинства больных развивается двусторонний асептический некроз: если болезнь возникла на левой ноге или руке, то со временем (примерно через год-полтора), процесс начнется и на правой.
 В некоторых случаях асептический некроз головки бедренной кости развивается у детей, чаще у мальчиков до семи лет. В этом случае болезнь характеризуется более легким течением, и выздоровление наступает быстрее.
В некоторых случаях асептический некроз головки бедренной кости развивается у детей, чаще у мальчиков до семи лет. В этом случае болезнь характеризуется более легким течением, и выздоровление наступает быстрее.
При этом заболевании происходит нарушение кровотока в кости и питания клеток костной ткани. Это приводит к гибели остеоцитов и остеобластов, которые вырабатывают межклеточное вещество и обеспечивают рост кости. Активность остеокластов при этом может увеличиться, и процесс разрушения костной ткани усиливается.
Вследствие этого уменьшается прочность кости. Нагрузки на такую кость приводят к повреждениям и переломам перекладин костной ткани, обломки которых сдавливают кровеносные сосуды и еще больше нарушают питание костной ткани. При этом происходит гибель клеток, и развивается некроз. Локализуется патология в местах наибольшего давления на кость, то есть, в головке кости вблизи голеностопного, плечевого или тазобедренного сустава.
Симптомы заболевания нарастают постепенно. Всего выделяют четыре стадии болезни, каждая из которых длится от полугода до полутора лет.
Причины некроза
До сих пор точно не установлено, почему развивается асептический некроз кости. Существуют две теории, объясняющие развитие заболевания:
- Травматическая теория.
Возникает травма кости, которая нарушает нормальное кровоснабжение участка костной ткани, и развивается некроз. - Сосудистая теория. Нарушение кровоснабжения возникает в результате закупорки мелких сосудов тромбами, возникает ишемия костных сосудов, нарушается питание ткани. Первые участки некроза образуются на 3–5 день после возникновения ишемии и нарушения кровоснабжения.

В любом случае возникает нарушение питания кости. Спровоцировать это состояние могут следующие факторы:
- Травма: перелом, ушиб кости, хирургическая операция на ней.
При этом происходит механическое повреждение сосудов. Первые симптомы заболевания при этом развиваются не ранее, чем через полтора-два года после травматического воздействия на кость. - Длительная медикаментозная терапия кортикостероидами.
Кортикостероидами проводят лечение ряда заболеваний: артирита, аллергических и аутоиммунных болезней. Эти препараты вызывают сужение кровеносных сосудов, что приводит к нарушению питания клеток. Это может спровоцировать ряд заболеваний, в том числе и некроз кости.
Кроме сужения сосудов, прием кортикостероидов приводит к и медленному разрушению костной ткани. При этом костные перекладины постоянно ломаются при малейшей нагрузке на кость, что приводит к сдавливанию сосудов и нарушению питания клеток. - Нарушение обмена веществ, ожирение.
При нарушении метаболизма или несбалансированном питании с излишним потреблением жиров у человека развивается . При этом происходит отложение холестерина на стенках кровеносных сосудов и их закупорка. Кроме того, излишний вес приводит к повышенной нагрузке на кости нижних конечностей в области тазобедренного, коленного и голеностопного сустава. - Вредные привычки, в частности злоупотребление алкоголем.
Длительное употребление алкоголя вызывает нарушения обмена веществ. При этом также может развиться атеросклероз. - Аутоиммунные заболевания.
В ходе таких заболеваний на стенках сосудов откладываются иммунные комплексы, что также приводит к их закупорке. Зачастую терапия подобных заболеваний проводится при помощи кортикостероидов, что еще больше повышается вероятность развития аспетического некроза костной ткани. - Заболевания позвоночника.
Заболевания позвоночника, в частности, межпозвоночные грыжи, приводят к сдавливанию нервных волокон и сосудов, которые питают костную ткань. Если развивается аваскулярный некроз головки бедренной кости, то причина этого – . Если страдает головка плечевой кости, то сдавливание происходит в шейном или грудном отделе. - Другие причины.
В ряде случаев установить причины развития асептического некроза не представляется возможным. Болезнь развивается на фоне некоторых хронических и острых заболеваний или вообще без видимых причин.
Точно не выявлены причины возникновения патологии у детей. Часто асептический некроз развивается у детей с миелодисплазией – наследственным заболеванием, при котором наблюдается недоразвитие позвоночного столба в поясничном отделе.
Классификация заболевания
Выделяют четыре стадии асептического некроза:
- I. Длится первые полгода от начала заболевания. При этом происходит разрушение губчатого вещества кости, но нет изменений ее формы. Нет ограничения подвижности.
- II – стадия сдавленного перелома. Также длится полгода. Вследствие нагрузки на головку кости происходит перелом балок костной ткани. В последующем они сминаются. Начинается процесс деформации кости.
- III – стадия рассасывания. Длится полтора года. Обломки кости с погибшими клетками медленно утилизируются здоровыми клетками. Происходит заполнение разрушенных участков соединительной тканью. При этом создаются условия для роста новых кровеносных сосудов и восстановления питания клеток. Однако на этой стадии нарушается процесс роста шейки кости, и сама кость становится короче.
- IV – стадия исхода. Соединительная ткань превращается в костную. Восстанавливается губчатое вещество кости. Однако при этом происходит деформация костных балок и перенаправление их с учетом нагрузок на кость, нарушается нормальное строение костной ткани. Также происходит деформация и уплощение вертлужной впадины тазобедренного сустава или другого сустава, что приводит к нарушению сочленения кости с суставом.

Продолжительность каждой стадии и всего заболевания носит индивидуальный характер и зависит от возраста пациента, состояния здоровья, физической подготовки, а также от того, на какой стадии была диагностирована болезнь и начато лечение.
Симптомы асептического некроза кости

Диагностика заболевания
Диагностика асептического некроза вызывает определенные затруднения, поскольку симптомы болезни не специфичны, а рентгенографическое исследование на начальных этапах некроза не выявляет никаких патологий.
Для точной диагностики можно использовать компьютерную и магнитно-резонансную томографии, которые выявляют нарушения структуры костной ткани и выявляют некроз на ранних стадиях.
Также в диагностике используются лабораторные анализы крови и мочи, которые показывают содержание в организме минералов и специфические признаки рассасывания поврежденной костной ткани.
Лечение асептического некроза кости
 Лечение заболевания требует комплексного подхода и предусматривает прием лекарственных снадобий с различным действием. Чтобы лечение было эффективным, больному необходимо придерживаться диеты и вести правильный образ жизни.
Лечение заболевания требует комплексного подхода и предусматривает прием лекарственных снадобий с различным действием. Чтобы лечение было эффективным, больному необходимо придерживаться диеты и вести правильный образ жизни.
Для терапии потребуются:
- сосудистые средства – улучшают кровообращение в мелких кровеносных сосудах;
- снадобья, содержащие кальций + витамин D;
- средства, защищающие хрящевую ткань суставов — хондропротекторы;
- витамины группы В;
- обезболивающие средства и миорелаксанты – это наружные лекарства, которые уменьшают симптомы заболевания, снимают напряжение с мышц и облегчают состояние больного.
Народные снадобья

Диета
Правильное питание поможет нормализовать обмен веществ и справиться с метаболическими нарушениями.
Больному необходимо отказаться от жирной и жареной пищи, чтобы снизить отложение холестерина в сосудах. Больным с ожирением необходимо нормализовать свой вес. Также необходимо отказаться от употребления алкоголя и кофе.
Правильное питание – это естественный источник витаминов, минералов и других, необходимых для здоровья костной ткани веществ.
С пищей могут поступать:
- Хондропротекторы.
Необходимыми для защиты суставов являются омега-3 жирные кислоты. Много таких кислот в льняном масле. Рекомендуется выпивать 2 ч. л. масла в сутки. - Минералы.
Для здоровья костей необходим кальций, магний и фтор. Много кальция содержится в бобовых растениях, ржаном хлебе, шпинате, персиках, ежевике, пророщенных зернах пшеницы. Магнием богаты ржаной хлеб, отруби, гречка, фасоль, тыква, грецкие орехи, мята. Источником фтора может служить зеленый горошек, огурцы, грибы, яблоки, грецкие орехи, пророщенная пшеница. - Витамины.
Витамины группы В содержатся во многих продуктах: бобовых растения, крупы, брокколи и другие сортах капусты, лук, морковь, шпинат.
Важно максимальное количество продуктов употреблять в сыром, не термообработанном виде! Это поможет сохранить все витамины и микроэлементы в органическом, легкоусвояемом виде.
Реабилитация
Естественной реакцией больных с асептическим некрозом является снижение нагрузки на больной сустав. Однако полностью разгрузить сустав нецелесообразно, поскольку это ведет к атрофии мышц и только ухудшит состояние больного.
Лечение заболевания включает умеренные физические нагрузки. Если происходит поражение тазобедренного, коленного или голеностопного суставов, больному рекомендуется ходить в среднем темпе в течение минимум четверти часа ежедневно. Очень полезно подниматься по лестнице.
(1 оценок, в среднем: 5,00 из 5)
АВТОР СТАТЬИ:
Мойсов Адонис Александрович
Хирург-ортопед, врач высшей категории
Москва, ул. Коктебельская 2, корп. 1, метро "Бульвар Дмитрия Донского"
Москва, ул. Берзарина 17 корп. 2, метро "Октябрьское поле"
Москва, Балаклавский проспект, 5, метро "Чертановская"
Записаться на прием
Пишите нам в WhatsApp и Viber
Образование и профессиональная деятельность
Образование:
В 2009 году окончил Ярославскую Государственную Медицинскую Академию по специальности "лечебное дело".
С 2009 по 2011 г. проходил клиническую ординатуру по травматологии и ортопедии на базе клинической больницы скорой медицинской помощи им. Н.В. Соловьева в г. Ярославле.
Профессиональная деятельность:
С 2011 по 2012 г. работал врачом травматологом-ортопедом в больнице скорой помощи №2 г. Ростова-на-Дону.
В настоящее время работает в клинике г. Москва.
Стажировки:
27 - 28 мая 2011г. - г. Москва - III международная конференция «Хирургия стопы и голеностопного сустава» .
2012 год - обучающий курс по Хирургии стопы, Париж (Франция). Коррекция деформаций переднего отдела стопы, миниинвазивные операции при подошвенном фасциите (пяточной шпоре).
13 -14 февраля 2014г. г. Москва - II конгресс травматологов и ортопедов. «Травматология и ортопедия столицы. Настоящее и будущее».
26-27июня 2014г. - принял участие в V всероссийском съезде общества кистевых хирургов, г. Казань .
Ноябрь 2014г. - Повышение квалификации "Применение артроскопии в травматологии и ортопедии"
14-15 мая 2015г. г. Москва - Научно-практическая конференция с международным участием. «Современная травматология, ортопедия и хирурги катастроф».
2015 г. г. Москва - Ежегодная международная конференция .
23-24 мая 2016г. г. Москва - Всероссийский конгресс с международным участием. .
Также на данном конгрессе был докладчиком, по теме «Миниинвазивное лечение плантарного фасциита (пяточной шпоры)» .
2-3 июня 2016г. г. Нижний Новгород - VI всероссийский съезд общества кистевых хирургов .
В июне 2016г. Присвоена . г. Москва.
Научные и практические интересы: хирургия стопы и хирургия кисти .
Артроз голеностопного сустава обычно возникает после травматических повреждений, таких как переломы лодыжек, разрыв связок с подвывихом стопы. В отличие от коленного и тазобедренного суставов, голеностопный сустав редко подвергается первичному артрозу.
Эпидемиология
Артроз голеностопного сустава встречается реже, чем в других суставах конечностей. В исследовании Зальцмана и соавторов, 639 пациентов с поражением голеностопного сустава, 70% были посттравматические артрозы, 12% были поражены ревматоидным артритом и только 7% были первичными (истинным) остеоартрозами.
Заболевание может привести к потере функции сустава и даже к инвалидности на последних стадиях.
Структура и функции голеностопного сустава
Голеностопный сустав формируется между дистальным отделом большеберцовой и малоберцовой костей и таранной костью. Связочный аппарат обеспечивает значительную устойчивость в сочленении. Основная функция голеностопного сустава обеспечить сгибание и разгибание стопы относительно голени.
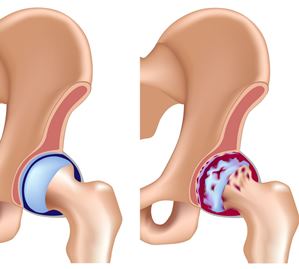
![]()
Стоит отметить, что проксимальны отдел и шейка таранной кости стопы имеет плохое кровоснабжение. Вследствие чего при переломах таранной кости происходит либо долгое сращение, либо асептический некроз (участок кости отмирает) участка кости.
Для того чтобы понять патофизиологию артроза, необходимо иметь общее представление о структуре мягких тканей сустава. Суставной хрящ покрывает гиалиновый. Состоит из воды, коллагена и протеогликана, матрицы гиалинового хряща, имеет вязкоупругие и механические свойства, которые придают ей прочность на разрыв и сделать его устойчивым к сжатию. Эти свойства делают его идеальным для опорной функции, ведь он несет на себе вес тела. Тем не менее, гиалиновые хрящи относительно плохо кровоснабжается, поэтому заживление при травме происходит медленнее.
Причины возникновения артроза голеностопного сустава
С возрастом у человека структура хрящей значительно изнашивается. Это особенность человеческого организма. Все усугубляется нагрузками на стопу, а также еще целый ряд факторов:
- Наличие различных патологий стопы (плоскостопие, например), врожденных патологий вроде дисплазии.
- Недостаточно сильные мышцы и связки ног.
- Всевозможные травмы голеностопа от растяжений до вывихов.
- Несоблюдение принципов правильного питания, и, как следствие, избыточный вес, который и дает усиленную нагрузку на весь опорно-двигательный аппарат.
- Использование неправильной обуви или высоких каблуков.
- Наследственная предрасположенность к возникновению заболевания.
- Нарушения в работе эндокринной системы.
- Тяжелые физические нагрузки.
- Наличие такого заболевания, как ревматоидный артрит.
Патофизиология артроза
Голеностопный сустав устроен так, что позволяет распределить нагрузку по максимальной площади, чтобы минимизировать давление на суставные поверхности. Травмы этих поверхностей могут уменьшить площадь контакта между суставными хрящами. Вследствие этого увеличивается давление в неповрежденных участках сустава, что ведет к ускорению его изнашивания и формированию артроза.
Процесс развития остеоартроза происходит за пять основных этапов:
- Повреждение поверхности сустава
- Воспаление синовиальной оболочки
- Некроз хондроцитов
- Склероз замыкательных пластин сусава
- Дезорганизация и некроз
В частности, когда суставной хрящ поврежден, он становится грубым. Трение грубых поверхностей друг относительно друга вызывает образование мелких частиц. Синовиальная оболочка реагирует на эти частицы как на чужеродное вещество, которого не должно быть в суставе хроническим воспалением. Создавая ферменты для их лизиса (рассасывания) и заживления хряща. В таких условиях происходит гипертрофия хондроцитов и уменьшение образования коллагена. При тяжелом течении артроза эрозии суставной поверхности может подвергнуться субхондральный слой, образуя тем самым кисты. Это уже 3-4 степень артроза.
Признаки и симптомы артроза голеностопного сустава
Основные проявления артроза:
- Постоянная ноющая боль;
- Тугоподвижность;
- Отек;
- Нестабильность сустава.

Симптомы заболевания, как правило, усугубляются с течением времени. Важно, определить точное местоположение, характер, продолжительность и прогрессирование симптомов, чтобы правильно поставить диагноз.
Точное определение локализации боли поможет отдифферинцировать диагноз. В случае артроза, боль локализуется впереди голеностопного сустава. При застарелых повреждениях связочного аппарата боль локализуется в боковых отделах. Бывает боль проецируется в заднем отделе, это может быть связано с поражением ахиллова сухожилия.
Крепитация, блокировка движений в суставе, ощущение инородного тела могут подтвердить диагноз артроза. Тем не менее, у некоторых пациентов заболевание протекает бессимптомно и определяется, как случайная находка на МРТ или рентгене при диагностике другой проблемы.
Диагностика артроза
При первичном осмотре врач выясняет, были ли какие-то травмы или операции в проекции голеностопного сустава, были ли у родственников артриты. Определяется амплитуда движений обоих суставов. Оценка стабильности голеностопного для определения повреждения связок.
Дополнительные методы диагностики
Рентгенография используется для подтверждения клинического диагноза артроза. Как правило, достаточно выполнения прямой и боковой проекций.

Рентгенография голеностопного сустава помогает определить костные дефекты, в том числе сужение суставной щели, костные шпоры (остеофиты), субхондральные кисты и субхондральный склероз. Этого достаточно, чтобы поставить окончательный диагноз артроза. Тем не менее, рентгенография не способна определить повреждение хряща. В этих случаях, если артроз подозревается, но не визуализируется на рентгенограмме, подключаются другие методы диагностики (КТ и МРТ).
МРТ является чрезвычайно полезным методом диагностики, поскольку он может оценить сопутствующую патологию мягких тканей и поражение хряща с высокой точностью. В результате, он является наиболее чувствительным инструментом для диагностики поражения хряща.
Если хрящ поражен, изменения будут видны на МРТ:

Невозможно диагностировать артроз, выполнив только анализы крови. Анализами можно лишь исключить или подтвердить системные заболевания, вызывающие артрит (ревматоидный или подагрический), метаболические и эндокринологические нарушения, вызывающие дегенеративные изменения в суставах. А так же местные воспалительные заболевания, вызывающие реактивный или инфекционный артрит.
Для дифференциальной диагностики артроза голеностопного и подтаранного суставов так же может использоваться тест с инъекцией анестетика. В полость голеностопного сустава вводится, к примеру, лидокаин, если боль сохранится, поражен подтаранный сустав.
Дифференциальная диагностика
До постановки окончательного диагноза артроза, необходимо, исключить воспалительные поражения сустава. Такие как, ревматоидный артрит, подагрический и инфекционный артрит. Как уже говорилось выше, для этого используются анализы: ревмофактор, антистрептолизин, мочевая кислота, С-реактивный белок, общий анализ крови.
Асептический некроз (аваскулярный некроз кости) таранной кости может быть вызван предшествующим переломом. Клинически это может проявляться как артроз, но КТ и рентгенограммах будут зоны повышенной плотности, склероза.
Если есть подозрение на артроз, но на рентгенограммах определяется норма, необходимо исключить повреждение хряща с помощью МРТ.
Лечение артроза голеностопного сустава
Цель терапии артроза голеностопного сустава – это уменьшение боли, улучшение функции и увеличение амплитуды движений сустава. Лечение может быть консервативным, то есть без операции или хирургическим.
Консервативное лечение показано в случае легкой и средней степени артроза. Они включает в себя:
- Физиотерапевтические методы (магнитотерапию, лазеротерапию, электрофорез, УВТ);
- Прием нестероидных противовоспалительных препараты;
- Использование ортеза голеностопного сустава для стабилизации;
- Лечебная физкультура ограничение нагрузок;
- Инъекции гиалуроновой кислоты, чтобы обеспечить временное облегчение боли;
- В тяжелых случаях, когда все вышеперечисленные методы не помогают, выполняют внутрисуставные инъекции кортикостероидов.
Физическая активность и лечебная физкультура является важным аспектом в начале курса лечения, потому что может помочь пациенту поддерживать амплитуду движений, силы и уменьшить вероятность атрофии мышц нижней конечности в течение долгого времени. Упражнение полезно для поддержания идеального веса тела, потому что большой вес увеличивает нагрузку на пораженные суставы. Ортез (бандаж) способствует стабилизации. Поддержка голеностопного сустава ортезом помогает минимизировать болевые ощущения при движении. В настоящее время в продаже довольно большой выбор ортезов.
Операция при артрозе
Оперативное лечение показано пациентам с тяжелой формой артроза и тех, у кого консервативное лечение оказалось неэффективным.
Существует несколько различных хирургических вариантов для лечения остеоартроза:
- Артроскопия голеностопного сустава. Артроскопия является важным инструментом в профилактике и лечении артртроза голеностопного сустава. Врач визуализирует сустав и выполняет определенные лечебные процедуры для устранения источника боли, в том числе синовэктомии (удаление воспаленной синовиальной оболочки сустава). Удаление инородных тел, фиброзных и костных наростов, восстановительные операции на хряще.

- Остеотомии большеберцовой кости. В некоторых случаях артроз сустава формируется из-за деформации большеберцовой кости, что приводит к неправильному распределению нагрузки по всему голеностопному суставу. Остеотомии большеберцовой кости позволяет исправить деформацию и выравнять ось конечности, улучшая распределение нагрузки по суставу. Этот метод в основном применяется у молодых пациентов с варусной или вальгусной деформацией с легкой или средней степенью артроза.
- Артропластика. Замещение пораженной части суставной поверхности таранной (чаще всего) или большеберцовой кости. Из ненагружаемого участка бедренной кости в коленном суставе производят забор трансплантата (участка суставной поверхности) и переносят в голеностопный сустав. Тем самым удается заместить дефект суставной поверхности и восстановить конгруэнтность сустава.
- Артродез голеностопного сустава. Артродез, является одним из последних методов выбора хирургического лечения. Артродез показан пациентам с выраженным болевым синдромом, у которых нет деформации костей или подвывиха. Артродез может быть выполнен открытым способом или артроскопически. Артроскопичесий метод позволяет сократить сроки пребывания в стационаре и реабилитацию. Сращение обычно достигается в 80-90% случаев. Основным недостатком является то, что артродез исключает сгибание и разгибание стопы для облегчения боли. Кроме того, отсутствие движений в голеностопном суставе может ускорить артроз в остальных суставах стопы.
- Эндопротезирование голеностопного сустава. Данный вид хирургического лечения призван восстановить функцию пораженного сустава. Во время операции удаляется фрагмент большеберцовой и таранной кости, и заменяется искусственными компонентами. Что дает довольно хороший результат, увеличивает объем движений и очень важно устраняет боль.


Надпяточная кость, она же таранная – это одна из костей, которая формирует нижний отдел голеностопа, асептический таранной кости грозит пациенту инвалидностью и ограничением подвижности.
Таранная кость покрывается суставным хрящом на шестьдесят процентов. Основной ее функцией является передача массы тела на поверхность стопы: ладьевидную, пяточную и кубовидную кости. Таранную кость можно поделить на три части: блок, головку и задний отросток.
Вследствие особенностей кровотока, в ней может развиться некроз тканей. Если не будет своевременного лечения, заболевание может даже привести человека к инвалидности. Перелом данной кости приводит к осложнению в системе кровообращения. Такое нарушение приводит к некрозу в определенных частях кости, а при затягивании с лечением на ранних стадиях, поражает всю кость. Наиболее чаще асептический некроз возникает у мотоциклистов и спортсменов - прыгунов с большой высоты.
Причины возникновения заболевания
Асептический некроз, он же аваскулярный, может возникнуть при нарушении сосудистого кровотока, который насыщает головку кости. Вследствие такого нарушения возникает аваскулярный некроз в отдельных участках кости, а именно в костном мозге у головки. Это можно сравнить с инфарктом.
При занятиях спортом, в которых происходит упор шейки данной кости на передний край большеберцовой кости, данный упор ведет к смещению или вывиху. Интенсивное подошвенное сгибание так же ведет к смещениям и переломам.
Стадии развития
Некроз по уровню поражения подразделяется на:
- Полный. Особенностями такого заболевания, является частичное или полное омертвление кости.
- Локализационный. Отличием данного вида болезни является поверхностное повреждение. В этом случае некротизируется только внешняя поверхность кости.
- Глубокой. В этом случае происходит омертвение самых глубинных слоев тканей.
Так же в медицине определяются четыре стадии заболевания:
- I стадия. Болезнь не влияет на ограничения движения, только периодически будут возникать боли. Кость в этой стадии поражается на 10%.
- II стадия. В ней некроз ограничивает подвижность из-за сильных болей. В этой стадии наблюдаются трещины.
- III стадия. Сильно уменьшается подвижность из-за сильных и постоянных болей. Ткани кости поражены от 30 до 50%.
- IV стадия. При этой стадии проводят удаление участка омертвевшей кости пострадавшего. Происходит полное разрушение тканей.
Симптомы
Некроз кости таранной, явление довольно частое. Подвергаются ему в основном мужчины, до 8 раз реже женщины. В отличие от , асептический некроз, в основном поражает людей возрастом от 20 до 45 лет. От данного заболевания, одна нога страдает в 60% случаев, а сразу обе в 40%.
Симптомы такого заболевания почти аналогичны симптомам артроза у тазобедренного сустава. Отличить эти две болезни очень сложно. Но нет ничего невозможного. Артроз развивается крайне медленно, а некроз развивается в очень быстрых темпах, буквально за считанные дни.
В большинстве случаев, боль усилиться до предела за первые двое или трое суток.
Диагностика
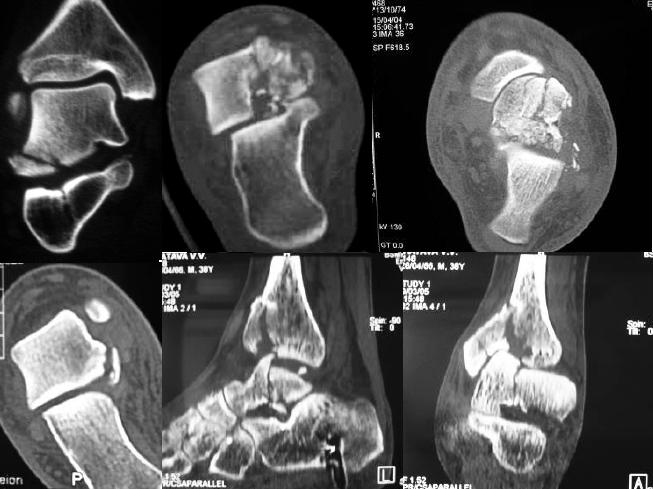
Как и в любой болезни, успех лечения заключается в своевременном выявлении заболевания. Спасти сустав без хирургического вмешательства, возможно только при обнаружении болезни на ранних стадиях и осуществлении качественного лечения. Главной проблемой является обнаружение некроза, так как на ранних стадиях его довольно сложно диагностировать.
Схожие симптомы с артрозом будут тому причиной. При появлении первых подозрений, врач обычно отправляет пациента на рентгеновское обследование, а оно не в состоянии обнаружить некроз на ранних стадиях. На рентгеновских снимках можно выявить разрушения только на второй или третей стадиях заболевания. Поэтому лечащий врач, который будет руководствоваться только рентгеновским снимком, может упустить возможность пациента выздороветь, не прибегая к хирургическому вмешательству.
Вовремя выявить некроз кости, возможно, только с помощью двух томографий. Помогут распознать болезнь в самом начале, магнитно-резонансное и компьютерное обследование. Именно подобные методики помогут своевременно выявить болезнь и избежать хирургической операции.
Лечение некроза
Сегодня современная медицина разработала ряд препаратов, которые оказывают эффективное воздействие на воспаления и опухоли в процессе лечения некроза таранной кости. Они значительно уменьшают страдание подвергшихся данной болезни и улучшают кровообращение, микроциркуляцию, стимулируют регенерирующие свойства и восстанавливать плотность клеток костной ткани.
Основные усилия при лечении некроза костей, направлены на предотвращение дальнейшего разрушения и восстановление функции кости, а так же на то, что бы уменьшить страдания больного.
Важно не терпеть боль и надеяться на то, что она пройдет, а своевременно обращаться к доктору. И тогда будет возможность быстро и без оперативного вмешательства восстановить функции сустава.